Ela é conhecida por vários nomes mundo afora. Roentgenfluorografia, na Alemanha; radiofotografia, na França; schermografia, na Itália; fotorradioscopia, na Espanha; fotofluorografia, na França e na Suécia; e microrradiografia, em Portugal. No Brasil, é chamada de abreugrafia e quem tem 50 anos ou mais deve ter feito uma para poder se matricular na escola ou ingressar num novo emprego.
Este exame do pulmão, que começou a ser desenvolvido há cerca de 100 anos e revolucionou o diagnóstico e o tratamento da tuberculose, foi inventado pelo médico brasileiro
Manoel Dias de Abreu — daí o seu nome — e que, por isso, ele foi indicado três vezes ao Prêmio Nobel, em 1946, 1951 e 1953.
A ideia, que demorou mais de uma década para ser desenvolvida, consistia em fotografar com um filme comum, bem mais barato, pois a fotografia com câmeras portáteis já era uma prática disseminada no começo do século passado.
"Assim, a imagem dos raios-x atravessando a pessoa examinada era gerada em uma tela de material fluorescente, que fazia parte do aparelho", explica Schulz. "E essa imagem, agora em luz visível, era fotografada da mesma forma como fotografamos uma paisagem qualquer."
Segundo o médico radiologista Cesar Higa Nomura, presidente da Sociedade Paulista de Radiologia e Diagnóstico por Imagem (SPR), "a abreugrafia era um método rápido e eficiente para diagnóstico de tuberculose com baixo custo, uma vez que os filmes fotográficos eram mais baratos que os radiográficos. Além disso, era um método portátil que permitiu o uso em larga escala", acrescenta. Enquanto um filme radiográfico tem um tamanho de 30 x 40 cm, os usados nas câmeras comuns — e na abreugrafia, portanto — medem apenas 35 mm ou 70 mm.
Abreu nasceu na cidade de São Paulo, no dia 4 de janeiro de 1892, terceiro filho do português da Província do Minho, Júlio Antunes de Abreu, e da paulista Mercedes da Rocha Dias, de Sorocaba. Ele ingressou na Faculdade de Medicina do Rio de Janeiro com apenas 15 anos e se formou aos 21, em 1913. Pouco depois ele e a família partiram para Paris, onde Abreu pretendia continuar e aperfeiçoar seus estudos. Por causa da 1ª Guerra Mundial, no entanto, teve de ficar em Lisboa até 1915, quando enfim se mudou para a capital francesa, onde permaneceu por 8 anos.
Em Paris, Abreu se convenceu de que a fotografia da tela fluorescente, o écran, nos exames feitos com raios-x, poderia ser uma forma barata de diagnosticar a tuberculose em massa. Ele até tentou, por volta de 1919, fazer a fotografia da tela, mas esbarrou em obstáculos técnicos. A luminosidade da fluorescência do écran era muito fraca, longe de ser suficiente para ficar marcada nos filmes com sais de prata das máquinas fotográficas comuns em tão mínima fração de segundo.
Finalmente em 1936, no Rio de Janeiro, ele conseguiu obter a radiofotografia do écran, então com nova tecnologia que dava maior fluorescência à tela. Abreu batizou seu invento de roentgenfotografia, em homenagem ao descobridor dos raios x (
Wilhelm Conrad Röntgen). O nome foi usado no Brasil até 1939, quando o presidente do 1º Congresso Brasileiro de Tuberculose, Ary Miranda, propôs a mudança para abreugrafia, em honra de seu inventor. A proposta foi aprovada por unanimidade.
"A invenção ganhou destaque internacional", diz o médico Fabiano Reis, da Faculdade de Ciências Médicas da Unicamp. "A técnica rapidamente se disseminou e foi incorporada pelos serviços públicos de saúde do Brasil e de outros países." Na época, ela era 100 vezes mais barata que uma radiografia tradicional.
A médica e mestre em Saúde Coletiva, Dilene Raimundo do Nascimento, da área de Pesquisa em História das Ciências e da Saúde, da Casa de Oswaldo Cruz da Fiocruz, lembra que na época a abreugrafia só tinha vantagens. "Pelo seu custo baixo e pela facilidade de operar, tornou possível o exame em massa para o diagnóstico precoce da tuberculose", explica."O diagnóstico precoce da doença possibilitou iniciar o tratamento antes que fosse tarde demais, reduzindo assim o número de mortes".
De acordo com Nomura, a inovação de Abreu teve impacto grande na saúde pública brasileira da época, que lutava contra a tuberculose, com grande número de acometidos pela doença, diagnosticados em estágio avançado e crescente número de mortes. "Só no Rio de Janeiro no início da década de 1920 as estimativas apontavam cerca de 300 mortes por grupo de 100 mil pessoas", diz.
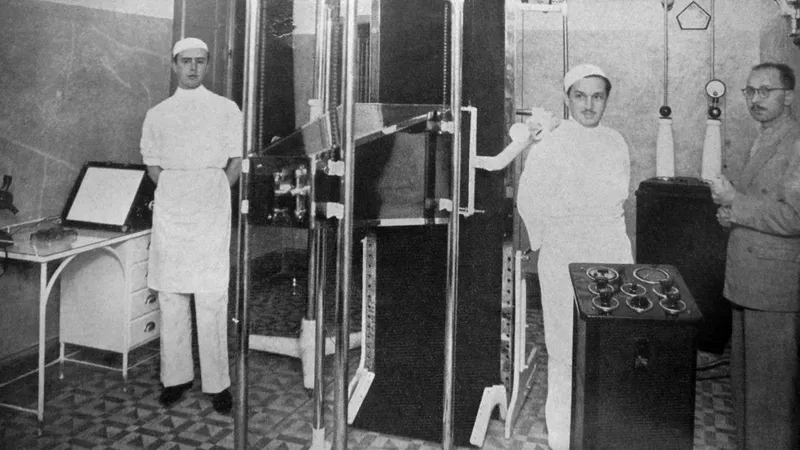 |
| Aparelho de abreugrafia e técnicos (Vitória, ES) |
Com a diminuição progressiva da incidência da tuberculose e os progressos no seu tratamento, os programas de triagem em massa foram sendo interrompidos a partir anos 1970. "Afinal, no começo daquele século a incidência era de 150 casos por 100 mil habitantes (semelhante à covid-19 em algumas ondas em alguns países), mas em 1970 já era de apenas 5 casos por 100 mil", explica Schulz.
Por isso, em 1974, a Organização Mundial da Saúde (OMS) se pronunciou contra o uso da abreugrafia em massa, por expor desnecessariamente a população a doses de radiação. "Atualmente, o exame para detecção de tuberculose é feito pela pesquisa do bacilo de Koch no escarro", conta Reis. "Para rastreamento de algumas patologias pulmonares, são preconizados estudos tomográficos dque permitem detecção de eventuais lesões em seus estágios iniciais."
Apesar disso, a abreugrafia continua sendo lembrada, pelo menos no Brasil, onde o seu Dia Nacional é comemorado em
4 de janeiro, data do nascimento de seu inventor. A homenagem foi estipulada pelo presidente Juscelino Kubitschek, por meio do Decreto nº 42.984, de 3 de janeiro de 1958. Por uma ironia de destino, Abreu viria a morrer quatro anos depois, no dia 30 abril, por causa de uma doença do pulmão — no caso, câncer.
P.S.
Em 1963, o corpo clínico do Hospital de Messejana, em Fortaleza-CE, homenageou o insigne médico paulista ao colocar seu nome no Centro de Estudos da instituição. Tive a honra de presidir durante quatro anos (2003 - 2006) o referido Centro de Estudos, contando com a imprescindível colaboração do Sr. Vinício Firmeza de Brito.
Texto extraído de:
http://www.bbc.com/portuguese/brasil-62695479
Em arquivo:
Post 11 - Abreu, inventor da abreugrafia, blog Nova Acta

























