Existem dois tipos principais de hiperinsuflação pulmonar:
Hiperinsuflação dinâmica - Este pode se desenvolver de forma independente ou em conjunto com o tipo estático. Ocorre quando o ar fica preso no pulmão, após cada ciclo respiratório, como resultado de um desequilíbrio entre os volumes de ar inspirado e expirado.
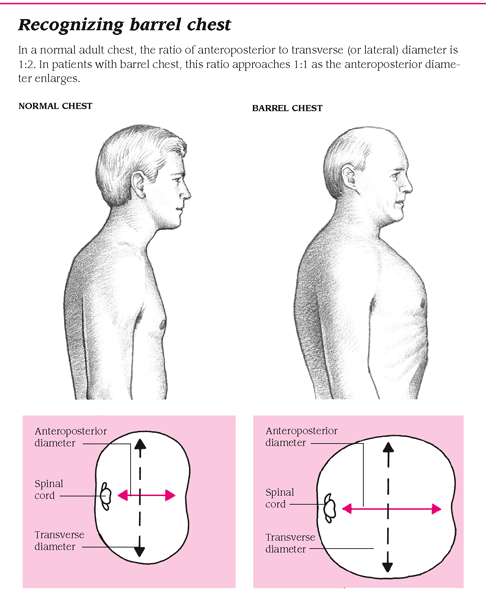 A doença pulmonar obstrutiva crônica (DPOC), que é geralmente causada pelo consumo de cigarros, é a grande causa da hiperinsuflação.
A doença pulmonar obstrutiva crônica (DPOC), que é geralmente causada pelo consumo de cigarros, é a grande causa da hiperinsuflação.Indivíduos com DPOC comumente apresentam dificuldades para respirar, ainda que em estágios iniciais esse sintoma seja observável apenas durante as atividades físicas. Mas, à medida que a doença progride, a dificuldade de respirar começa a ser percebida mesmo durante o repouso. Quando uma quantidade maior de ar fica presa no pulmão, este órgão começa a hiperinsuflar, o que expande o tórax. Isso pode, eventualmente, resultar em uma condição clínica conhecida como peito em barril (ou em tonel). V. figura ao lado.
As radiografias de tórax (que devem ser feitas em duas posições: frontal e perfil) podem confirmar a hiperinsuflação pulmonar. Normalmente, as radiografias mostram as extremidades anteriores da quinta e da sexta costelas projetando-se sobre o diafragma (o principal músculo da respiração). Na incidência frontal, a projeção de extremidades de costelas mais baixas sobre o diafragma sugerem hiperinsuflação. Além disso, na incidência de perfil, a transparência pulmonar se apresenta aumentada e com o rebaixamento e/ou achatamento das cúpulas diafragmáticas.
A tomografia computadorizada (TC) de tórax, que utiliza um aparelho de raio-X especial para produzir uma representação tridimensional do corpo, traz importantes informações. As imagens geradas pela TC servem inclusive de guias para o médico determinar a extensão da hiperinsuflação. Para confirmar o diagnóstico de hiperinsuflação pulmonar, é necessário visualizar um aumento de tamanho do pulmão (ou dos pulmões), por conta do ar aprisionado, o que também confere uma tonalidade mais escura à imagem tomográfica.
Dentre os testes de função pulmonar, o mais comumente utilizado é a espirometria, que registra o volume e o fluxo do ar em cada ciclo respiratório. Na espirometria são avaliados principalmente dois parâmetros: o VEF1 (volume expiratório forçado do primeiro segundo) e a CVF (capacidade vital forçada), que é a quantidade total de ar que você consegue soprar. Os resultados normais de VEF1 e FVC devem ser maiores do que 80%. Uma porcentagem menor (principalmente na relação VEF1/CVF) pode indicar hiperinsuflação pulmonar, já que o paciente com esse problema não consegue expelir o ar tão rapidamente quanto uma pessoa saudável. No entanto, mais acurado para quantificar a hiperinsuflação pulmonar é a Pletismografia.
E, para medir as trocas gasosas que os pulmões fazem com o ar ambiente, conta-se ainda com a gasometria arterial. Neste procedimento, as amostras de sangue são geralmente coletadas da artéria radial (pulso), braquial (braço) ou femoral (virilha). Na hiperinsuflação pulmonar, dependendo do grau comprometimento do pulmão, pode haver diminuição do oxigênio e aumento do gás carbônico no sangue arterial.
Fonte: wikiHow
Nota Todos os trechos em itálico são nossos. PGCS











